La presentazione clinica della HoFH è variabile ed è importante una diagnosi precoce

Sia i bambini che gli adulti possono presentare una combinazione dei seguenti segni in base alla gravitàdel fenotipo
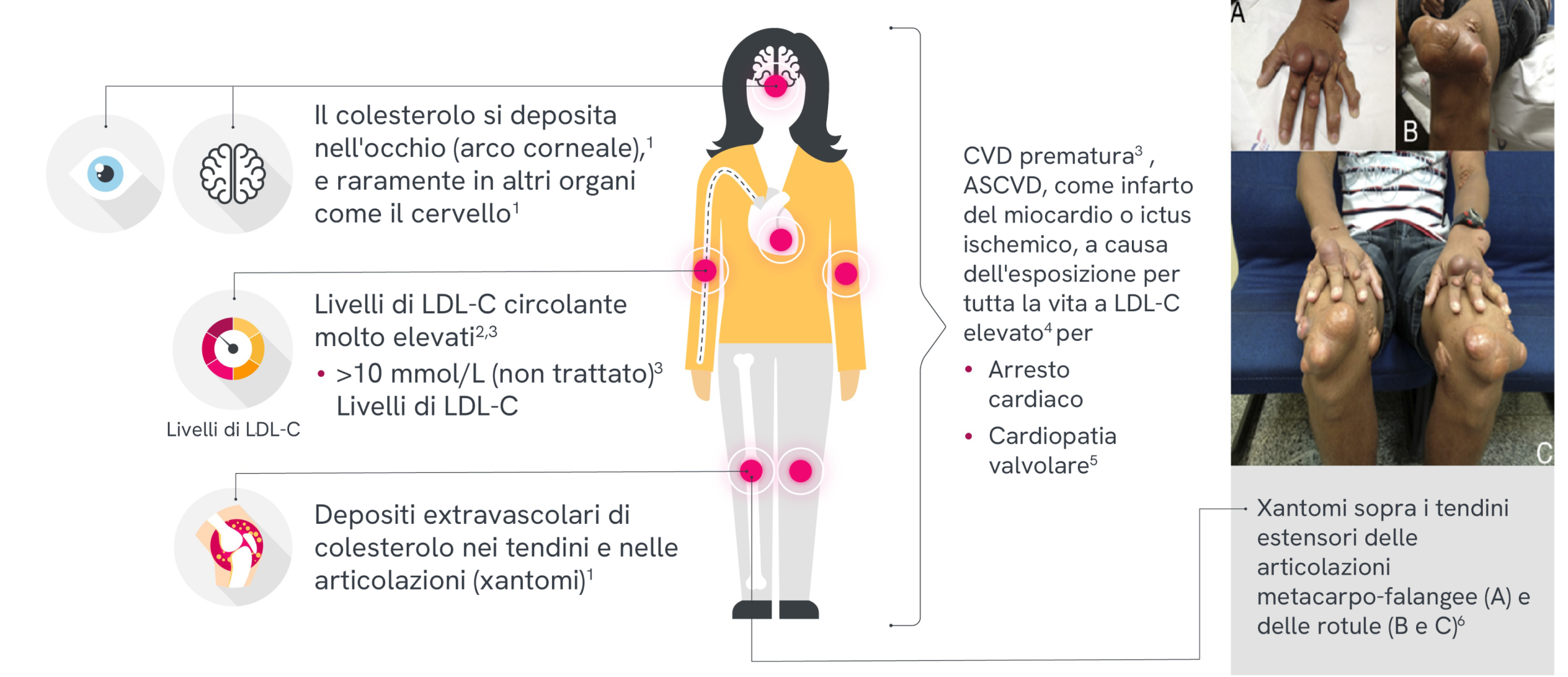
ASCVD, disturbo cardiovascolare aterosclerotico; CVD, disturbo cardiovascolare; IM, infarto del miocardio.
Criteri diagnostici ESC/EAS 2023
- L'HoFH può essere diagnosticata utilizzando i criteri clinici e genotipici raccomandati dalle linee guida EAS3
- Si sospetta la presenza di HoFH qualora i livelli di LDL-C non trattato siano >10 mmol/L (> 400 mg/dL), il che richiede ulteriore valutazione, compresa una dettagliata anamnesi medica e familiare e/o esami genetici3
| Criteri diagnostici clinici | Criteri diagnostici genotipici | |
|---|---|---|
| LDL-C >10 mmol/L* | Xantomi cutanei o tendinei prima dei 10 anni di età
e/o Livelli elevati di LDL-C non trattato coerenti con HeFH in entrambi i genitori** |
Conferma di due varianti patogene nei geni LDLR, APOB, PCSK9 o LDLRAP1† |
LDLRAP1 = proteina adattatore 1 del recettore delle lipoproteine a bassa densità
*Livelli ridotti di LDL-C, specialmente nei bambini o nei pazienti trattati, possono essere osservati nell'HoFH geneticamente confermata
**In forma digenica, un genitore può avere livelli normali di LDL-C e l'altro può avere livelli di LDL-C conformi alla presenza di HoFH
†Varianti bialleliche patogene/probabilmente patogene su cromosomi differenti a livello dei geni LDLR, APOB, PCSK9 o LDLRAP1 o più di 2 varianti di questo tipo in diversiloci
Sebbene i test genetici possano aiutare la diagnosi, l'HoFH può essere presente in pazienti privi di mutazioni note correlate alla FH7
I test genetici sono utili per la stratificazione del rischio e, nel caso di pazienti con deficit di LDLR, possono predire una scarsa risposta al trattamento farmacologico1
L'importanza di una diagnosi precoce e accurata
L'HoFH è sottodiagnosticata e sottotrattata nella popolazione generale8,9
- Mancanza di consapevolezza dell'HoFH tra i medici10
- Molti casi non vengono diagnosticati durante l'infanzia, quando l'aterosclerosi può essere prevenuta11
- Una percentuale significativa di pazienti riceve una diagnosi errata dopo la visita iniziale, con HoFH spesso confusa con HeFH3,12
L'entità e la durata del colesterolo totale elevato, il 90% del quale è LDL-C nei pazienti con HoFH, sono generalmente proporzionali alla gravità dell'aterosclerosi e alla mortalità cardiovascolare e per qualsiasi causa, pertanto risulta particolarmente necessaria una diagnosi e inizio del trattamento tempestivi13
Aumento del rischio di mortalità per qualsiasi causa in presenza di livelli più elevati di colesterolo (in trattamento)13*
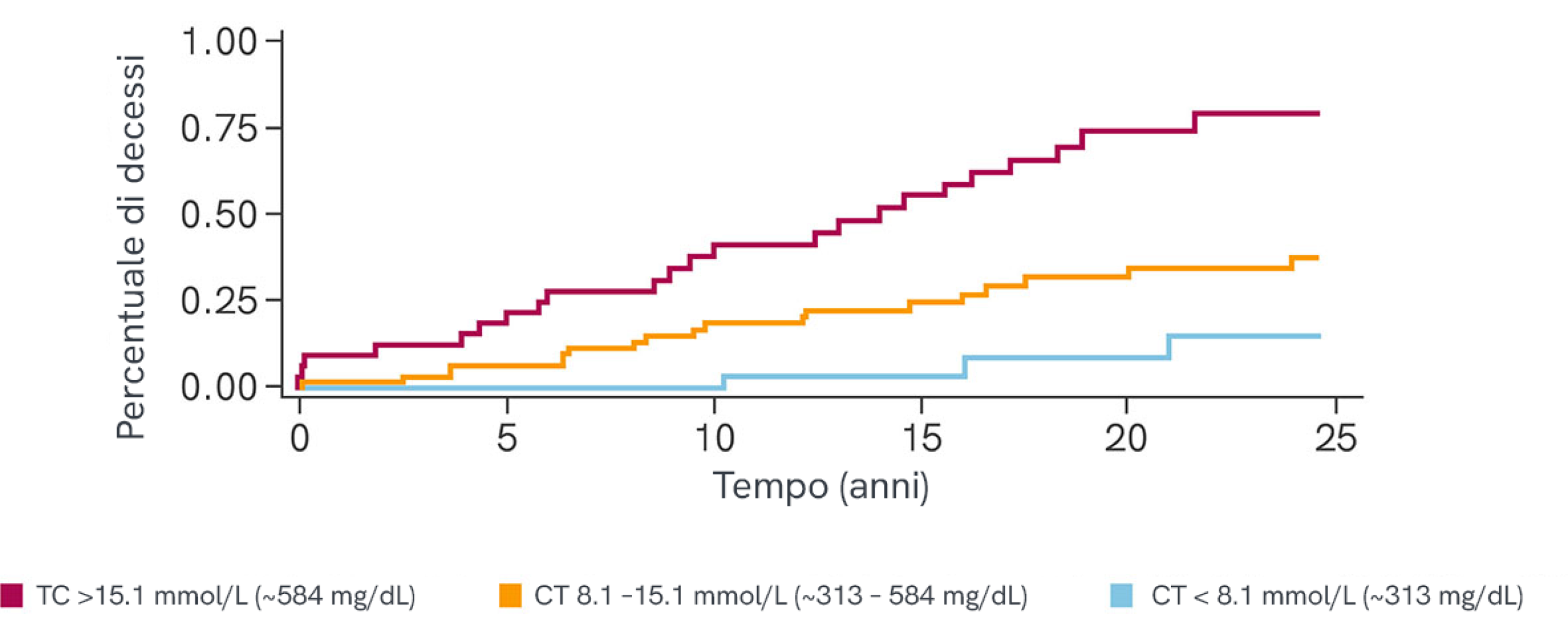
TC = colesterolo totale
* Indagine retrospettiva sui livelli lipidici e sugli esiti clinici di 133 pazienti con HoFH trattati con una combinazione di misure ipolipemizzanti tra il 1990 e il 2014 in Sudafrica e nel Regno Unito
FONTI BIBLIOGRAFICHE
1. France M et al. Atherosclerosis. 2016;255:128-139. 2. Brunham L, et al. Can JCardiol. 2018;34(12):1553-1563 3. Cuchel M et al. Eur Heart J. 023;44(25):2277-2291.4. Santos RD et al. Lancet Diabetes Endocrinol. 2016;4:850-861. 5. Fahed AC et al. Cholesterol. 2017;2017:3685265. 6. Rocha VZ et al. J Am Coll Cardiol. 2013;61:2193. 7. Ito MK, Watts GF. Drugs. 2015;75:1715-1724. 8. Nordestgaard BG et al. Eur Heart J. 2013;34:3478-3490. 9. Baum SJ et al. J Clin Lipidol. 2014:542-549. 10. Bouhairie VE, Goldberg AC. Cardio! Clin. 2015;33:169-179. 11. Alonso R et al. J Clin Lipidol. 2016;10:953-961. 12. Hemphill L et al. J Gen Intern Med. 2020;35:2225-2227. 13. Thompson GR et al. Eur Heart J. 2018;39:1162-1168.
Tutte le referenze saranno fornite da Ultragenyx su richiesta.